王金海医生的科普号
- 精选 中药治愈长达3年之久的阑尾周围脓肿1例分享
https://mp.weixin.qq.com/s?__biz=MzU0NzA5NTU2Mw==&mid=2247483837&idx=1&sn=c5b557dadcb4191b2a4f469f18e11aea&chksm=fb52d4d9cc255dcf0c04bb6741eb50ca4a90a2d7b8c19a73a308d2427e6ca4d2f40d6643187d&token=722866921&lang=zh_CN#rd
王金海 副主任医师 兰州大学第二医院 中医科2561人已读 - 精选 中药治疗精液异常1例分享
https://mp.weixin.qq.com/s?__biz=MzU0NzA5NTU2Mw==&mid=2247483821&idx=1&sn=084b9b9455748c0ca026d42197f64b7f&chksm=fb52d4c9cc255ddf2755a928dc370c5c9711b648aeb56a28078d0754a492067897fa52f29a90&token=722866921&lang=zh_CN#rd
王金海 副主任医师 兰州大学第二医院 中医科2860人已读 - 精选 中医对脑出血的康复效果不容忽视
 王金海 副主任医师 兰州大学第二医院 中医科1281人已观看
王金海 副主任医师 兰州大学第二医院 中医科1281人已观看 - 精选 补中益气汤加减治疗一例不明原因肺部广泛渗出
患者,中年男姓,以“慢性肾功能衰竭”入住我院肾病科行血透治疗。入院后肺部CT检查显示肺部广泛渗出并逐渐加重,行痰培养等检查,原因不明。遂转入内科ICU行抗感染等综合治疗。病情略有缓解,从ICU转出住肾病科,病情仍旧。遂邀余会诊行中医中药治疗。 刻下:患者形体略胖,面色萎黄,疲乏无力,汗多,时有潮热,纳差,大便溏,舌质淡白,苔薄白,脉沉虚。 中医辨证属中气不足,土不能生金,肺失宣肃,聚津为痰留置于肺。 治法: 培土生金,宣肺化痰 方药: 予补中益气汤加杏仁,桔梗,白芥子三副。 嘱患者每次少量频服,每日一副。 三副药后,患者全身症状好转,复查胸部CT显示肺部广泛渗出明显好转。效不更方,原方继服。
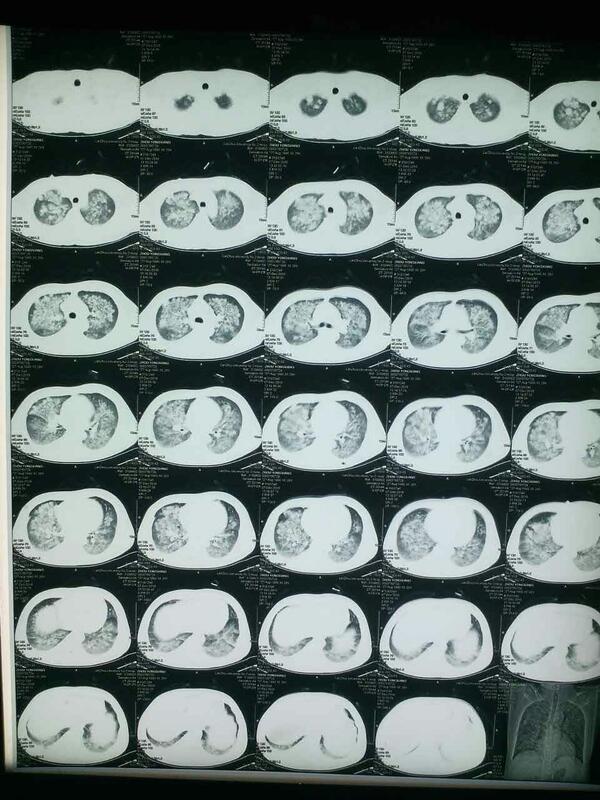 王金海 副主任医师 兰州大学第二医院 中医科2222人已读
王金海 副主任医师 兰州大学第二医院 中医科2222人已读 - 精选 吴茱萸汤加减治疗血管性头痛病案
患者中年男性,以“间断头痛20余年,加重伴恶心、呕吐1周”入院。患者于入院前20余年,无明显诱因出现头痛,疼痛呈针刺样,伴有头晕,严重时疼痛难以忍受,以头撞墙。当时就诊于当地医院,诊断为血管性头痛,给
王金海 副主任医师 兰州大学第二医院 中医科3501人已读 - 精选 头针治疗急性缺血性脑血管病的研究王金海 副主任医师 兰州大学第二医院 中医科761人已读
- 精选 中药治疗结肠癌术后腹腔脓肿
患者,中年男性,因腹痛,发烧入住普外科。手术治疗经病理活组织检查证实为结肠癌,目前患者极度消瘦,腹痛,腹腔脓肿,行引流治疗,患者恶心、呕吐、腹泻,腹泻物成水样,间断发烧,请中医科会诊,初次给予葛根芩连汤加减内服治疗,三剂药后,腹泻止,大便正常,再无发热,患者面色转红润。由于腹腔脓肿引流,腹痛,再次邀余视诊。刻下:患者乏力,纳差,腹腔引流物量多,色暗红,腹痛,舌质暗红,舌下络脉预期增粗,苔薄白,脉沉细涩。辨证属于气血亏虚,瘀血阻滞,给予益气养血,活血破瘀血中药内服,三剂后,患者自觉乏力减,腹腔引流物明显减少。视诊见舌下络脉迂曲明显改善,兹介绍于此。
王金海 副主任医师 兰州大学第二医院 中医科2258人已读 - 精选 颈椎病
颈椎病是由于颈椎间盘退行性变、颈椎肥厚增生以及颈部损伤等引起颈椎骨质增生,或椎间盘脱出、韧带增厚,刺激或压迫颈脊髓、颈部神经、血管而产生一系列症状的临床综合征。多发在中老年人,男性发病率高于女性。发病因素 引起颈椎病的常见原因有:长期局部肌肉、韧带、 关节囊的损伤;外伤及先天发育异常等。不良的姿势是颈椎损伤的一大原因,长时间低头工作,躺在床上看电视、看书,高枕,长时间操作电脑,剧烈的旋转颈部或头部,在行驶的车上睡觉,这些不良的姿势均会使颈部肌肉处于长期的疲劳状态,容易发生损伤。另外,颅底凹陷、先天性融椎、根管狭窄、小椎管等先天发育异常,也是本病发生的重要原因。主要症状 1、头颈肩背手臂酸痛,可放射至头枕部和上肢,颈部僵硬,活动受限。上肢无力,手指发麻,肢体皮肤感觉减退,手握物无力,有时不自觉地握物落地;2、头晕、头昏、颈肩背痛;面部麻木或半身麻木,发凉感,无汗或多汗,针刺觉减退;眼部胀痛,眼干或流泪,视物不清或彩视;耳鸣、耳聋;心动过速或过缓,心律不齐,情绪不稳定,睡眠差,对疾病恐惧多虑等。3、更严重的典型表现有下肢无力,行走不稳,两脚麻木,行走时有踩棉花感,甚至出现大、小便失控,性功能障碍,甚至四肢瘫痪。 诊断 1、典型的上述表现;2、影像学检查,包括X线片、CT、颈椎核磁共振(MRI);3、椎-基底动脉多普勒。治疗 1、保守治疗口服药物:缓解疼痛、局部消炎、放松肌肉等,但不能从根本上治疗颈椎病。对于伴有四肢无力或麻木的患者,还可以使用神经营养药物辅助康复,促进受压神经的恢复。牵引法:仅适于轻症神经根型颈椎病患者;且在急性期禁止做牵引,防止局部炎症、水肿加重。理疗:其作用也较微弱,不能从根本上治疗。中医疗法:包括针灸、推拿、内服及外敷中药可局部消炎、缓解疼痛,但推拿对手技要求较高,需有经验的医生操作。 2. 手术治疗 对特别严重的患者如出现双下肢无力,大小便失控,甚至四肢瘫痪者需行手术治疗。预防 1. 掌握科学的手段防治疾病,注意休息,劳逸结合,配合医生治疗,减少复发。 2. 加强颈肩部肌肉锻炼,工作空闲时,做头及双上肢的前屈、后伸及旋转运动,缓解疲劳,增强肌肉韧度,增强颈肩顺应颈部突然变化的能力。 3、纠正不良姿势和习惯,避免高枕睡眠,仰卧时,通常以枕高10~375px为宜,置于颈后,侧卧位时,枕高与肩宽一致。不要偏头耸肩、谈话、看书时要正面注视。要保持脊柱的正直。伏案工作不宜一次持续很长时间,超过2个小时以上的持续低头工作,会加重椎间盘变性。 4. 注意颈肩部保暖,避免长时间吹空调,电风扇,应当尽量减少在气温过低或者寒冷潮湿的条件下长期低头伏案工作的时间,或者颈椎病诱发颈肩背部酸痛的症状避免头颈负重物,避免过度疲劳,坐车时不要打瞌睡。 5. 及早彻底治疗颈肩、背软组织劳损,防止其发展为颈椎病。 6. 劳动或走路时要避免挫伤,避免急刹车时头颈受伤,避免跌倒。
王金海 副主任医师 兰州大学第二医院 中医科1037人已读 - 精选 偏头痛
偏头疼是反复发作的一种搏动性头疼,发作前常有闪光、视物模糊、肢体麻木等先兆,约数分钟至1小时左右出现一侧头部的疼痛,并逐渐加剧,直到出现恶心、呕吐后,感觉才会有所好转,在安静、黑暗环境内或睡眠后头疼缓解。典型性偏头痛多数病人呈周期性发作,女性多见。发病前大部分病人可出现视物模糊、闪光、幻视、盲点、眼胀、情绪不稳,几乎所有病人都怕光,数分钟后即出现一侧性头痛,大多数以头前部、颞部、眼眶周围、太阳穴等部位为主。可局限某一部位,也可扩延整个半侧,头痛剧烈时可有血管搏动感或眼球跳出感。疼痛一般在1~2小时达到高峰,持续4~6小时或十几小时,重者可历时数天,病人头痛难忍十分痛苦。 普通型偏头痛普通型占80%,较常见,发病前可没有明显的先兆症状,也有部分病人在发病前有精神障碍、疲劳、哈欠、食欲不振、全身不适等表现,女性月经来潮、饮酒、空腹饥饿时也可诱发疼痛。头痛多呈缓慢加重,疼痛部位可为一侧或双侧,也有的为整个头部,疼痛的程度也较典型性偏头痛轻。 丛集性偏头痛其特点是没有先兆症状,每次发作的时间大致相同。头痛常突然开始,持续30~120分钟,在一天内可发生多次,临床表现可出现眼眶发胀、流泪、眼结膜充血、鼻塞、出汗、痛侧颜面部烧灼感等,典型病例可见头皮血管增粗、弯曲等。 其次,偏头痛还包括:家族偏瘫性偏头痛;腹痛性偏头痛;神经精神性偏头痛;基底动脉性偏头痛;视网膜性偏头痛;月经期偏头痛。诱发因素生活习惯 精神心理压力大、情绪抑郁或情绪变化剧烈;饮食不当,某些食物会引起机体内环境的变化从而导致偏头痛的发生;过度锻炼;睡眠不规律,如睡眠不足、睡眠过多、睡眠不规律等。 药物 口服血管扩张药;避孕药;激素替代类药等药物;频繁使用麦角胺、阿片类药、曲坦类药及其它单一成分止痛药(巴比妥、咖啡因、异辛烯胺)。气候 风、寒、湿、热等气候及剧烈的天气变化易诱发偏头痛。湿热易使人情绪波动、烦躁、食欲减退,导致气血运行障碍,而引发偏头痛。风寒易损伤人体阳气,引起经脉闭阻,而引发偏头痛。因此,偏头痛患者应调畅情志,忌冷食及受寒 环境 海拔高度的突然变化;短时间内从一个时区到另一个时区;强光的刺激(如电视屏幕、镁光灯、强力阳光等);噪音的刺激;空气污染;闷热的房间;某些浓烈的香水;长时间的电磁辐射(如在电脑前长期工作的人容易患偏头痛)。女性生理 青春期后,女性发病较男性明显增多;女性月经来潮时,常见头痛发作;绝经后、妊娠期,头痛减轻。 治疗 中医药 中医中药治疗头痛的方法很多,例如白芷,有明显的止痛作用;川芎具有活血化淤、通络、缓解血管痉挛的作用;菊花清肝明目等,通过对病情程度和体质进行具体分析后进行中医辨症施治,可减少头痛发作的次数、时间和频率,改善症状,继而使头痛逐渐消失。针灸 在辨证论治、辨经取穴的原则上,根据头痛的轻重缓急,或针、或灸、或点刺放血,或局部取穴、或远道取穴、或两者兼用,耳针、腕踝针、电针灵活运用,常常可明显缓解疼痛,减少发作次数,甚至可治愈。食疗 饮食宜清淡,除米,面主食外,可多食青菜,水果类等富有营养的食物,如母鸡,猪肉,猪肝,蛋类以及桂圆,莲子汤等。若又热者可服用绿豆汤,赤豆汤等。禁忌烟、酒和公鸡,螃蟹,虾等发物以及咖啡、巧克力、奶制品等含高酪胺的食物。
王金海 副主任医师 兰州大学第二医院 中医科1877人已读 - 精选 防卒中 先识别脑动脉粥样硬化
要重视脑卒中一级预防 我国脑卒中发病率每年上升8.7%,高于世界平均水平,且呈现出高发病率、高致残率、高病死率、高复发率、并发症多,即“四高一多”的特点。其中超过76%的卒中为首次发作,因此有效地预防是降低卒中负担的最佳方式。 脑动脉粥样硬化作为脑卒中的重要病因,在我国和亚洲人群中尤为突出。脑动脉粥样硬化可分为颅内动脉粥样硬化和颅外动脉粥样硬化。在中国,33%~50%的脑卒中和短暂性脑缺血发作存在症状性颅内动脉粥样硬化性狭窄。对脑动脉粥样硬化的早期识别,对风险人群的筛查以及评估诊断标准的建立,是卒中一级预防的重要手段。 按医院分级可选不同版本 目前,我国脑卒中防控形势仍较为严峻,脑卒中的一级预防和综合防治仍需加强。规范脑动脉粥样硬化的筛查与诊断有助于动脉粥样硬化性脑卒中的风险预警。《脑动脉粥样硬化筛查与诊断规范(2014版)》(以下简称《规范2014版》)总结了已经明确的脑动脉粥样硬化危险因素,整理了合理的筛查方法与策略,并最终制定出评估与诊断标准。《规范2014版》分为两个版本,分别适用于基层医院(社区医院及体检机构)和综合医院(二级及三级医疗机构)。综合医院版在筛查方法中增加了影像学检查,且颈动脉超声检查要求细致化,有助于诊断的准确性。在诊断标准和风险分层方面综合医院版较基层医院版丰富,并增加了脑动脉粥样硬化程度分级标准。 《规范2014版》总结并提出了十个常见的、公认的且经流行病学研究证实的危险因素,包括脂代谢异常、高血压、糖尿病(血糖异常)、吸烟(或烟雾暴露)、遗传因素、年龄、大量饮酒、肥胖症及不良饮食习惯、缺乏规律运动、高同型半胱氨酸等。需要注意的是,脑动脉粥样硬化的危险因素,有别于脑卒中的危险因素。筛查时需详细记录并重视患者的危险因素,对于可干预的危险因素进行适当的监测及控制。对于脑动脉粥样硬化风险人群,需详细询问并记录患者的临床症状,如存在脑卒中症状有助于风险人群的识别。除一般体格检查外需要进行神经科查体,或至少有神经科基础知识的专业医师参与,查体时需要重视眼底检查及颈动脉听诊。 高风险者建议转综合医院 《规范2014版》首次提出脑动脉粥样硬化的评估诊断标准和脑动脉粥样硬化性脑卒中的风险分层原则。 对于脑动脉粥样硬化的评估,基层医院可以依照以下标准。⒈有两项或两项以上脑动脉粥样硬化危险因素;或一项脑动脉粥样硬化危险因素合并明确的相应临床症状。⒉颈动脉听诊有阳性发现;或双臂血压相差>20mmHg;或ABI<0.9。⒊颈动脉超声发现cimt增厚、斑块形成;血管狭窄或闭塞等脑动脉粥样硬化表现。1+3或1+2+3评估为脑动脉粥样硬化可能。< span=""> 脑动脉粥样硬化性脑卒中风险分层,基层医院可参照如下标准。 一、脑动脉粥样硬化低风险:(1)有两项或两项以上脑动脉粥样硬化危险因素;或一项脑动脉粥样硬化危险因素合并明确的相应临床症状。(2)颈动脉听诊无阳性发现,且双臂血压相差<20mmhg。(3)颈动脉超声仅发现cimt增厚,或有三个及三个以下斑块(斑块性质为非溃疡型斑块);或发现轻度血管狭窄。(4)0.4≤abi<0.9。(1)+(2)+(3)评估为脑动脉粥样硬化低风险;(4)为支持性证据。< span=""> 二、脑动脉粥样硬化高风险:(1)有两项或两项以上脑动脉粥样硬化危险因素;或一项脑动脉粥样硬化危险因素合并明确的相应临床症状。(2)颈动脉听诊有阳性发现;或双臂血压相差>20mmHg。(3)颈动脉超声发现CIMT增厚,且有三个以上斑块;或发现任一斑块性质为溃疡型斑块;或发现任一血管狭窄或闭塞。(4)ABI<0.4。(1)+(3)或(1)+(2)+(3)评估为脑动脉粥样硬化高风险。(4)为支持性证据。< span=""> 筛查结果正常及低风险者,建议改变不良生活方式,检测并综合控制已经存在的危险因素,依据具体病情制定合适的药物治疗方案,并定期复查。筛查结果为高风险者,除改变生活方式及控制危险因素外,建议转入综合医院进一步检查及治疗。 临床医生必须重视脑动脉粥样硬化危险因素的识别和控制,重视脑动脉粥样硬化风险人群的识别,但需要注意的是,并不推荐对常规人群进行筛查。同时需要进一步研究并区分主要危险因素和次要危险因素。筛查与诊断要注重个体化差异,需综合评价个体的危险以选择最适宜的治疗方案。
王金海 副主任医师 兰州大学第二医院 中医科1231人已读





